Centrul de Fertilizare In Vitro
Centrul de Fertilizare In Vitro
Serviciul de Fertilizare In Vitro la Centrul Medical Anadolu
Haideți să salutăm împreună miracolele cu echipa noastră de specialiști și tehnologiile noastre avansate.
Centrul de Fertilizare In Vitro
La Centrul de Fertilizare In Vitro al Anadolu Sağlık Merkezi, se recomandă în primul rând un tratament specific în funcție de cauza dorinței de a avea copii. În caz de infertilitate, se pot aplica tratamente generale de suport pentru reproducere.
Fertilizarea ovulului în afara corpului a fost realizată pentru prima dată în 1973, dar nu s-a obținut o sarcină din embrionul format. În iulie 1978, în Anglia s-a născut primul „Louise Brown” ca fertilizare in vitro. Ulterior, au fost dezvoltate medicamente hormonale utilizate în tratamentele de ovulație. Progresul real a fost realizat în 1996 cu descoperirea ICSI (microinjectare). Astfel, rata de succes a tratamentelor de fertilizare in vitro a crescut, iar problemele de infertilitate legate de bărbați au avansat semnificativ.
Ce este celula de ovul?
În cursul vieții normale, o femeie adultă produce câte un ovul în fiecare lună până la menopauză. În multe tratamente de infertilitate, numărul de celule de ovul este crescut pentru a crea un număr mai mare de embrioni. Aceasta se face prin utilizarea pe termen scurt a diferitelor medicamente hormonale. Un număr mare de ovule va crește șansa de fertilizare și de dezvoltare a embrionilor de calitate, permițând implantarea embrionului de cea mai bună calitate în uter.
Ce este celula spermatică?
Spre deosebire de celula de ovul, care este produsă o dată pe lună, numărul celulelor spermatozoidale produse de bărbat este de milioane. Procesul de formare a unui spermatozoid în organele reproducătoare masculine durează aproximativ 75 de zile. După această perioadă, spermatozoizii maturi sunt eliberați în semen. În condiții normale, spermatozoizii concurează pentru un singur ovul, iar cel mai rapid și de calitate spermatozoid pătrunde în membrana exterioară a ovulului pentru a realiza fertilizarea.
Ce este fertilizarea?
După ce spermatozoidul pătrunde în ovul, după 16-20 de ore, apar două „pronuclei”, semne ale fertilizării. Unul dintre pronuclei conține materialul genetic al mamei, iar celălalt al tatălui, adică cromozomii. Pe măsură ce timpul trece, aceștia se combină și formează cromozomii embrionului.
Ce este infertilitatea?
Infertilitatea, adică imposibilitatea de a concepe, reprezintă o problemă frecventă și importantă în societatea de astăzi. Aproximativ 10-15% dintre cuplurile aflate în perioada fertilă întâmpină dificultăți în a avea copii și pot deveni părinți doar prin tratament.
De ce apare infertilitatea?
Infertilitatea poate proveni de la femeie, bărbat sau amândoi. În 40% din cazuri, infertilitatea este cauzată de o scădere a numărului și calității spermatozoizilor la bărbat, iar în alte 40% din cazuri, infertilitatea este cauzată de factori legați de femeie. Infertilitatea se datorează ambelor părți în 10% din cazuri, iar în restul de 10% din cazuri, toate investigațiile sunt normale, dar nu se poate identifica o cauză pentru infertilitate. Această situație este numită „infertilitate inexplicabilă”.
Cine poate experimenta infertilitate?
Aproximativ 1 din 7-10 cupluri se confruntă cu probleme de infertilitate. Numai în Statele Unite, aproximativ 10 milioane de cupluri, iar în Turcia, aproximativ 2-3 milioane de cupluri se confruntă cu probleme de infertilitate.
În întreaga lume, au fost născute până acum peste 8 milioane de bebeluși prin fertilizare in vitro.

Infertilitatea feminină
Infertilitatea feminină se referă la scăderea sau absența capacității unei femei de a rămâne însărcinată din cauza unor factori care afectează sistemul reproducător feminin. Exemple de cauze ale infertilității feminine includ disfuncția ovariana, obstrucția trompelor uterine, endometrioza etc.

Infertilitatea masculină
Infertilitatea masculină se referă la scăderea sau eliminarea capacității de a realiza o sarcină din cauza factorilor proveniți din sistemul reproducător al bărbatului. Exemple de cauze ale infertilității masculine includ insuficiența de producție a spermatozoizilor, scăderea mobilității spermatozoizilor sau anomalii în morfologia spermatozoizilor.
Procesele de Tratament în Unitatea de Fertilizare in Vitro a Centrului de Sănătate Anadolu:
Cuplurilor care se prezintă la centrul de fertilizare in vitro cu dorința de a avea copii li se pot aplica următoarele metode:
 02 Inseminare (Inseminare Intrauterină-IUI)
02 Inseminare (Inseminare Intrauterină-IUI)  03 FIV (Fertilizare in Vitro)
03 FIV (Fertilizare in Vitro)  04 ICSI (Injecție Intracitoplasmatică de Spermă - Microinjecție)
04 ICSI (Injecție Intracitoplasmatică de Spermă - Microinjecție)  05 Ovul Fertilizat
05 Ovul Fertilizat  06 Tratamente aplicabile în absența spermatozoizilor în spermă
06 Tratamente aplicabile în absența spermatozoizilor în spermă  07 Alte metode aplicate în tratamentul fertilizării in vitro
07 Alte metode aplicate în tratamentul fertilizării in vitro 
Alte metode aplicate în tratamentul fertilizării in vitro
Subțierea Embrioului
Fixarea embrionului în uterul mamei se realizează prin ruperea membranei care îl înconjoară și prin atașarea la peretele uterin. În situațiile în care această membrană este groasă și vârsta mamei este înaintată, fixarea devine dificilă sau chiar imposibilă. Procesul de subțiere a embrionului se bazează pe subțierea acestei membrane sub microscop.
Transfer de Blastocist
Aceasta este o metodă care poate fi aplicată dacă s-au obținut cel puțin 5 embrioni de calitate superioară în trei zile după fertilizare. Transferul realizat în a cincea zi după colectarea ovulelor este util pentru selectarea celor mai buni embrioni. Această metodă este, de asemenea, adecvată pentru a preveni pe cât posibil sarcinile multiple.
Crioprezervarea Embrionului
Embrionii de cea mai bună calitate necesari sunt transferați la viitoarea mamă. Embrionii rămași de bună calitate pot fi congelați și păstrați. Dacă nu se obține sarcina după primul transfer sau dacă se dorește un al doilea copil, embrionii pot fi dezghețați și reintroduși în uter.
Această procedură elimină necesitatea de a stimula din nou ovarele cu medicamente și de a colecta ovule. Embrionii sunt supuși unor soluții și temperaturi specifice la intervale regulate pentru a-și dezvolta rezistența la frig. Ulterior, embrionii sunt plasați într-un dispozitiv de crioprezervare. Conform legilor, embrionii pot fi păstrați anual cu consimțământ.
Diagnosticul Genetic Preimplantare (PGT sau PGD)
Structura cromozomială a viitorului copil, adică dacă materialul genetic din celulele sale este sănătos, este investigată prin unele teste de screening (testul dublu și triplu) și prin examinarea celulelor din lichidul prelevat din sacul amniotic (amniocenteză).
Diagnosticul genetic preimplantare, adică examinarea genetică efectuată înainte de transferul embrionului la mamă, este o metodă de diagnostic foarte importantă pentru cuplurile cu risc de a avea un copil bolnav sau purtător de boli genetice. Pentru cuplurile cu pierderi de sarcină repetate, vârsta maternă avansată sau multe încercări eșuate de fertilizare in vitro, se recomandă PGT. Cuplurile pot avea copii sănătoși cu ajutorul acestei metode.
Cum se aplică Diagnosticul Genetic Preimplantare (PGT sau PGD)?
După ce se evaluează dacă pacientul este potrivit pentru PGT, se investighează eroarea genetică în sângele prelevat de la indivizii bolnavi sau purtători. În acest scop, viitoarea mamă este pregătită pentru tratamentul de fertilizare in vitro. Ovulele colectate sunt fertilizate cu sperma viitorului tată. Când embrionii ajung la a cincea zi (blastocist), se prelevează 3-5 celule (blastomere) sub microscop. După această procedură numită biopsie de blastomer, celulele sunt trimise la laboratorul de diagnostic genetic. După diverse proceduri, se determină care embrioni sunt purtători ai bolii și care nu. Embrionii care nu sunt purtători ai bolii sunt transferați în uterul mamei.
Conform datelor științifice, aplicarea PGT pentru toți embrionii nu este încă acceptată. În comunitatea medicală internațională, forma general acceptată de aplicare este atunci când există o anomalie genetică familială cunoscută, o anomalie cromozomială identificată la bebelușii anteriori sau pierderi de sarcină repetate, sau atunci când vârsta mamei este avansată și riscul de anomalie cromozomială este crescut.
Embriyoglue
Embriyoglue, cunoscut și sub numele de adeziv pentru embrioni, este un mediu de cultură embrionar îmbogățit cu hialuronan, în care embrionii sunt plasați înainte de transfer. Hialuronanul ajută la fixarea embrionului în uter, mărind interacțiunea dintre embrion și peretele uterin. Prin urmare, este o metodă utilizată pentru a crește șansele de succes în tratamentul fertilizării in vitro.
Microcip
Cipurile de spermă, utilizate pentru selecția spermatozoizilor sănătoși, sunt formate din microcanale. În aceste canale se introduce mai întâi o soluție specială, apoi spermatozoizii. Spermatozoizii încep să traverseze aceste canale, similar cu trecerea lor prin tuburile naturale, iar spermatozoizii cu ADN deteriorat se blochează în aceste canale, în timp ce spermatozoizii sănătoși trec prin canale și se adună în compartimentul opus. Cu ajutorul acestei metode de microinjecție, utilizată în special la persoanele cu probleme structurale severe ale spermatozoizilor, este posibil să se obțină embrioni de calitate superioară.
PRP (Plasmă bogată în trombocite)
PRP este o metodă utilizată în multe domenii ale medicinei în ultimii ani. Efectul său se bazează pe separarea celulelor din propriul sânge al persoanei (plasmă bogată în trombocite) și injectarea celulelor obținute în zona necesară din corp pentru a activa celulele inactive.
Aplicarea PRP în tratamentul fertilizării in vitro poate fi realizată din două motive.
- Pentru a repara țesutul și a obține ovule de calitate la pacienții diagnosticați cu menopauză precoce și insuficiență ovariană precoce sau la pacienții cu ovule de calitate scăzută.
- Al doilea domeniu de aplicare a PRP în tratamentul fertilizării in vitro este la femeile care nu au o dezvoltare suficientă a peretelui uterin în timpul tratamentelor de fertilizare in vitro. La aceste paciente, după evaluarea uterului prin histeroscopie, PRP este un tratament de susținere bun dacă nu se obține o dezvoltare suficientă a peretelui uterin.
Tratamentul cu glutation
Glutationul este un antioxidant care se găsește în mod natural în corpul nostru și protejează celulele noastre de efectele nocive ale radicalilor liberi. Glutationul întârzie îmbătrânirea și reduce inflamația.
Glutationul este important pentru funcționarea normală a multor organe, inclusiv organele de reproducere, ficatul, creierul și intestinele.
Tratamentul cu glutation poate fi utilizat ca terapie de susținere în tratamentele de fertilizare in vitro pentru a obține ovocite și spermatozoizi mai buni, prin creșterea efectului antioxidant. Bărbații cu probleme severe de spermă și femeile cu calitate slabă a ovocitelor sunt candidați pentru acest tratament.
Activarea ovocitelor
Activarea ovocitelor este o metodă aplicată în special în cazurile de eșec al fertilizării sau fertilizării insuficiente. Scopul este de a crește șansele de fertilizare a ovocitului cu spermatozoidul.
Activarea ovocitelor se realizează prin metode electrice, chimice sau mecanice. Metoda chimică este cea mai utilizată în prezent, și constă în păstrarea ovocitelor într-o soluție de ionofor de calciu după microinjecție.
Activarea ovocitelor cu ionofor de calciu poate fi realizată cu succes în cazurile de probleme de fertilizare de origine spermatică sau ovocitară, sau fără o cauză specifică.
IMSI
Într-o aplicație obișnuită de microinjecție, selecția spermatozoizilor se face la un nivel de mărire de 200 de ori, în timp ce metoda IMSI permite o mărire de până la 6000 de ori. Astfel, selecția spermatozoizilor se poate face mai bine în cazurile de probleme severe de spermă, crescând șansele de a obține un embrion sănătos.
Monitorizarea ovulației și actul sexual programat:
Pacientei i se face o ecografie în a doua sau a treia zi a ciclului menstrual. Dacă ecografia nu arată obstacole în uter sau ovare pentru începerea tratamentului, pacientei i se administrează medicamente hormonale pe cale orală sau sub formă de injecții pentru a stimula ovarele. În această perioadă, se efectuează ecografii la intervale regulate. Când ovocitul ajunge la dimensiunea dorită, se recomandă actul sexual programat.
Inseminare intrauterină (IUI)
Această metodă este aplicată în cazurile de anomalii ușoare ale numărului, mișcării sau formei spermatozoizilor, în prezența problemelor de mucus cervical (anticorpi care omoară spermatozoizii), în imposibilitatea de a avea act sexual și în cazurile de infertilitate inexplicabilă. Ovarele femeii sunt stimulate cu hormoni, iar momentul procedurii este determinat în funcție de dezvoltarea ovocitelor. Proba de spermă prelevată de la bărbat este supusă unor procese speciale în laborator pentru a crește calitatea și mobilitatea spermatozoizilor. Spermatozoizii sănătoși și cu mișcare rapidă sunt selectați pentru procedură. Spermatozoizii pregătiți sunt inserați în uterul femeii cu ajutorul unui cateter special, iar după procedură, pacienta rămâne în poziție culcată timp de jumătate de oră. Rata de succes a acestei proceduri poate varia de la o persoană la alta.
IVF (Fertilizare in Vitro)
În această metodă, ovocitele stimulate cu ajutorul hormonilor sunt monitorizate prin ecografii efectuate la intervale regulate. Când foliculii ajung la dimensiunea dorită, se începe pregătirea pentru recoltarea ovocitelor. Acest proces durează aproximativ 8-10 zile. La 34-36 de ore după administrarea ultimei injecții (Injecția de declanșare), se efectuează recoltarea ovocitelor. Ovocitele obținute sunt colectate în condiții speciale de laborator într-o soluție specifică. Ele sunt păstrate într-un incubator care menține o temperatură de 37 de grade, într-un amestec de gaze potrivit pentru embrion. Aceste incubatoare, care au un mediu umed și întunecat, imită uterul matern. În același timp, spermatozoizii prelevați de la partenerul pacientei sunt preparați în laborator prin proceduri speciale.
După procedurile de pregătire, în metoda clasică IVF, ovocitele și spermatozoizii sunt lăsați să se fertilizeze sub microscop. Fiecare ovocit trebuie să fie înconjurat de 50.000-100.000 de spermatozoizi. A doua zi după procedură, fertilizarea ovocitelor este verificată, iar în zilele următoare, se monitorizează divizarea lor, toate informațiile fiind înregistrate în dosarul pacientei.
La momentul potrivit, determinat de embriologi și ginecologi (în a doua, a treia, a patra sau a cincea zi după procedură), se selectează cei mai buni embrioni. Numărul embrionilor transferați în uter variază în funcție de vârsta pacientei, calitatea embrionilor și încercările anterioare. În aplicațiile normale, acest număr este limitat la maximum doi embrioni.
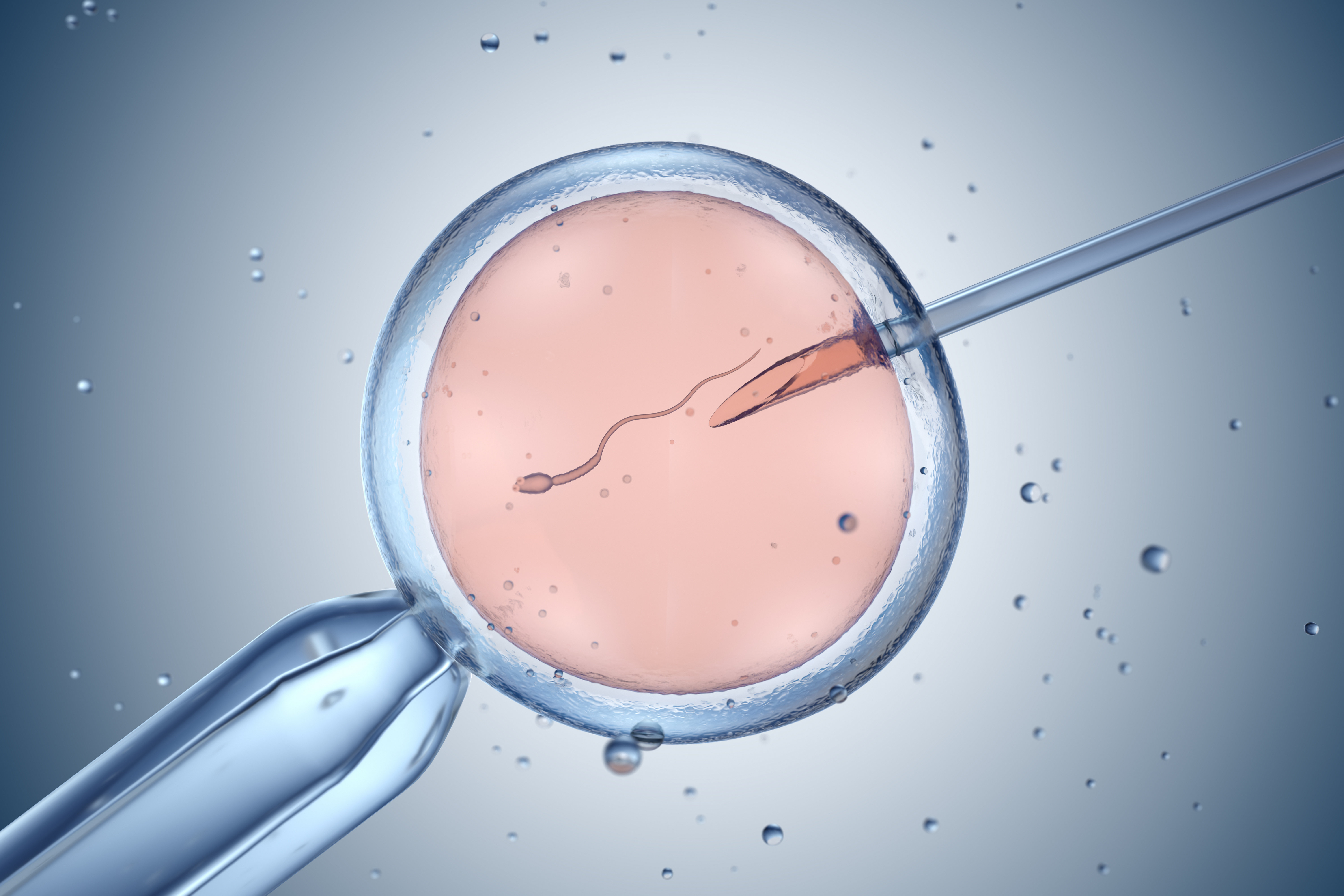
ICSI (Injecție intracitoplasmatică de spermă - Microinjecție)
Este o metodă aplicată în cazurile în care numărul de spermatozoizi din probă este redus, mobilitatea spermatozoizilor este scăzută sau numărul de spermatozoizi cu structură normală este redus, sau în cazurile în care spermatozoizii nu reușesc să fertilizeze ovulul, chiar dacă sunt în număr normal. Trebuie stabilit în prealabil dacă ovulele care vor fi supuse microinjecției sunt mature. Spermatozoizii cu caracteristici structurale corespunzătoare sunt selectați și injectați în ovul sub microscop, folosind o mărire mare. În această procedură, un singur spermatozoid fertilizează un singur ovul. După aceasta, fertilizarea și divizarea ovulelor sunt monitorizate în mod similar cu procedura IVF. Numărul adecvat de embrioni de cea mai bună calitate este transferat în uterul mamei.
Ovocit fertilizat
La 16-20 de ore după ce spermatozoidul pătrunde în ovul, apar două „pronuclei”, semn al fertilizării. Un pronucleu conține material genetic (cromozomi) de la mamă, iar celălalt de la tată. Pe măsură ce timpul trece, aceste două pronuclei se îmbină pentru a forma cromozomii embrionului.
Două celule, patru celule, opt celule
Embrionul format realizează prima sa diviziune după aproximativ 26 de ore, formând două celule. În ziua următoare, se transformă în patru celule, iar în a treia zi, ia forma a șase-opt celule.
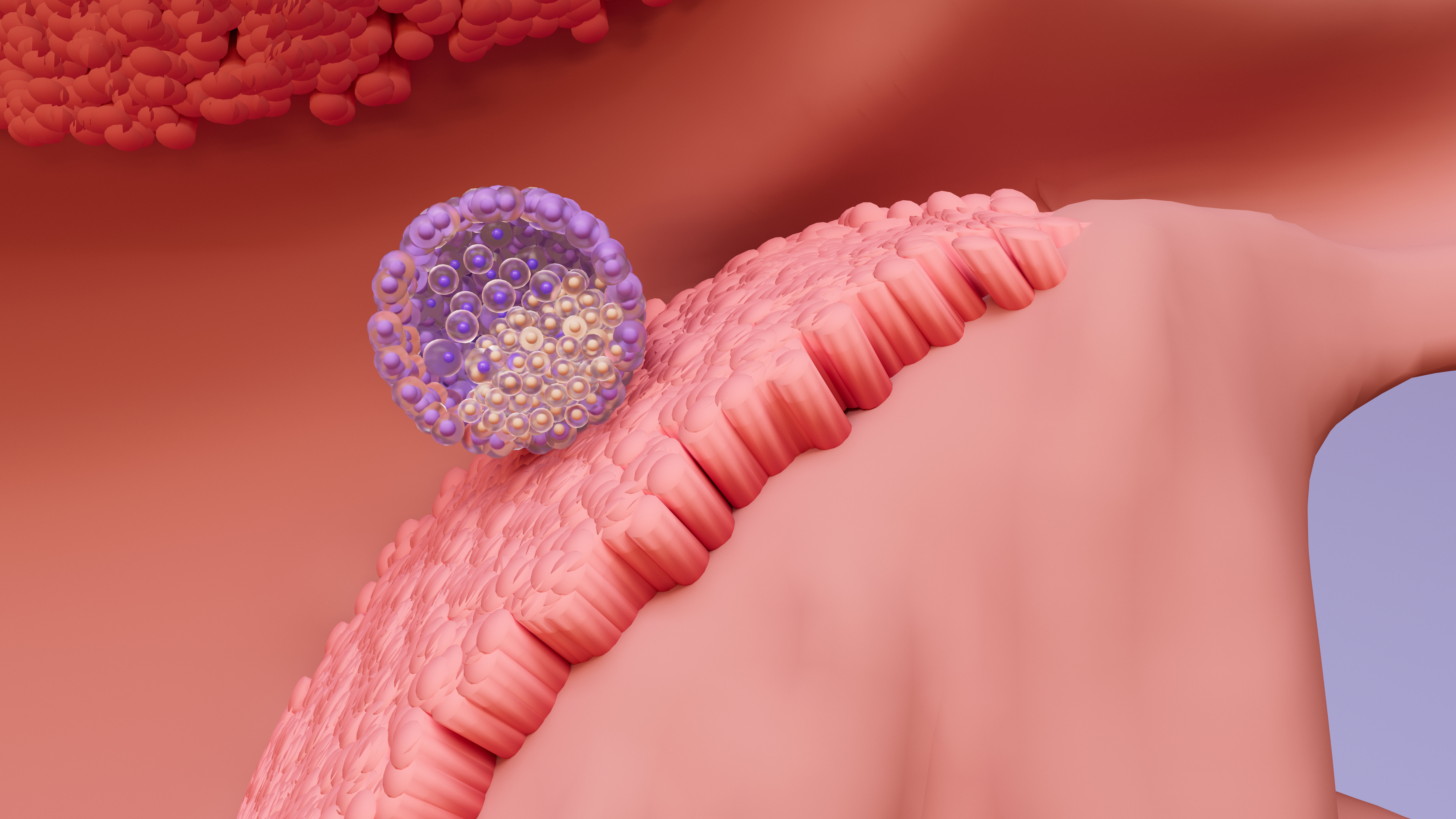
Embrion de cinci zile
Embrionul de patru zile nu mai poate fi distins prin numărul de celule și capătă un aspect compact. În embrionul de cinci zile, se formează o cavitate plină cu lichid, conținând aproximativ 150-200 de celule, și este numit blastocist. Implantarea embrionului transferat în uterul mamei se realizează prin ruperea membranei înconjurătoare și atașarea de peretele uterin.
Tratamentul aplicat în cazul lipsei totale a spermatozoizilor în spermă
Absența spermatozoizilor în spermă este cunoscută sub numele de azoospermie. Apare din cauza unei obstrucții în canalele de transport ale spermatozoizilor sau a unei probleme în producția de spermatozoizi în testicule. Metoda de tratament este microinjecția. În această metodă, obținerea spermatozoizilor se realizează prin proceduri chirurgicale cunoscute sub numele de TESA sau TESE, efectuate de un urolog. Aproximativ 5% dintre cuplurile care se prezintă la centrele de fertilizare in vitro sunt tratate prin aceste metode.
TESA (Aspirația testiculară de spermă)
Este o metodă de obținere a spermatozoizilor din testicule prin aspirarea fluidului cu un ac, utilizată în cazurile în care canalele de transport ale spermatozoizilor sunt blocate sau subdezvoltate, sau producția de spermatozoizi este foarte redusă, astfel încât nu se găsesc spermatozoizi în spermă.
Operația se efectuează sub anestezie locală, iar pacientul poate reveni la activitățile normale în aceeași zi. Spermatozoizii maturi sau în curs de dezvoltare obținuți prin această metodă sunt utilizați în metoda ICSI (microinjecție).
TESE (Extracția testiculară de spermă)
Este o metodă utilizată în cazurile în care TESA nu dă rezultate sau în cazurile de deficiență severă de producție a spermatozoizilor, constând în prelevarea unei mostre de țesut din testicule prin intervenție chirurgicală. Operația se efectuează sub anestezie locală, iar pacientul poate reveni la activitățile normale în aceeași zi. Această procedură presupune prelevarea de fragmente mici de țesut din testicule. Fragmentele de țesut prelevate sunt examinate la microscop pentru identificarea spermatozoizilor. Dacă se găsesc spermatozoizi, aceștia sunt pregătiți pentru a fi utilizați în metoda ICSI (microinjecție).
Metoda Micro TESE
Bărbații azoospermici care nu pot avea copii pot deveni părinți prin metoda „extracția testiculară microscopică a spermatozoizilor”, cunoscută sub numele de „micro TESE”. În cazurile în care nu există o obstrucție, producția de spermatozoizi în testicule este absentă sau foarte limitată în anumite zone. În unele tubuli nu există producție, în timp ce în alții se găsesc câțiva spermatozoizi. În această procedură, efectuată pentru obținerea spermatozoizilor din testicule folosind un microscop chirurgical, se pot identifica mai ușor zonele cu spermatozoizi. Testiculele sunt deschise sub anestezie și examinate sub microscop. Utilizarea unui microscop chirurgical facilitează identificarea zonelor cu probabilitatea cea mai mare de a conține spermatozoizi, minimizând astfel și deteriorarea vasculară. Fragmentele de țesut sunt tăiate în laborator de embriolog și spermatozoizii sunt separați pentru utilizarea în procedura de microinjecție.
Această metodă crește șansele de a găsi spermatozoizi și permite obținerea unui număr mai mare de spermatozoizi. Un alt aspect important este că pierderea de țesut din testicule este mai redusă comparativ cu metoda tradițională.
În acest mod, se asigură protecția testiculelor în timpul operației și se evită procedurile care ar putea reduce nivelul de testosteron din sânge.
Întrebări frecvente
Cui se aplică tratamentul de fertilizare in vitro?
Infertilitatea este definită ca incapacitatea cuplurilor de a concepe un copil după un an de relații sexuale neprotejate. Tratamentul de fertilizare in vitro este aplicat frecvent în următoarele situații:
- Când trompele uterine (trompele Fallop) sunt blocate sau au fost îndepărtate chirurgical,
- În cazurile de infertilitate inexplicabilă,
- Când celulele reproductive masculine (spermatozoizii) nu au capacitatea de a fertiliza ovulul din punct de vedere al numărului, formei și mobilității,
- La pacienții cu chisturi endometriozice care nu au reușit să aibă copii în ciuda tratamentului,
- La pacienții cu sindromul ovarelor polichistice (care nu au răspuns la tratamentele anterioare),
- În cazurile de malformații anatomice congenitale care împiedică fertilizarea,
- În cazurile de infertilitate imunologică,
- În cazurile de purtători ai unor boli genetice,
- La femeile în vârstă sau cu răspuns ovarian scăzut, care prezintă risc de menopauză precoce.
Există diferențe între sarcina obținută prin fertilizare in vitro și sarcina obținută pe cale naturală?
Nu există nicio diferență între sarcinile obținute prin fertilizare in vitro și sarcinile obținute pe cale naturală.
Când ar trebui să se apeleze la fertilizarea in vitro?
Recomandăm cuplurilor căsătorite să consulte un specialist și să înceapă tratamentul adecvat după un an de încercări regulate fără protecție. Totuși, pentru cei cu vârsta de 35 de ani și peste, sugerăm ca această perioadă să fie redusă la 6 luni.
Până la ce vârstă maximă se poate apela la fertilizarea in vitro? Există o limită de vârstă?
Dacă testele hormonale și capacitatea ovariană vizibilă la ecografie indică funcționarea adecvată a ovarelor, tratamentul de fertilizare in vitro poate fi efectuat până la vârsta de 46-47 de ani.
Care este numărul maxim de încercări pentru fertilizarea in vitro?
Fertilizarea in vitro poate fi încercată de un număr nelimitat de ori, deoarece siguranța medicamentelor hormonale utilizate este bine documentată științific. Totuși, este un fapt cunoscut că șansele de succes scad după a treia încercare de fertilizare in vitro.
Ce se face în cazul în care numărul de spermatozoizi este foarte mic sau nu există spermatozoizi în test?
Dacă numărul de spermatozoizi este scăzut, se utilizează metoda de microinjectare pentru fertilizarea ovulului.
Dacă nu sunt spermatozoizi în ejaculare, se efectuează o intervenție chirurgicală pentru a căuta spermatozoizi în testicule (proceduri TESA sau MicroTESE).
Pentru cine este recomandată procedura de crioprezervare a ovulelor?
-
*Înainte de tratamente precum chimioterapie și radioterapie (pentru femeile care trebuie să înceapă tratamente care afectează celulele ovariene)
-
Intervenții chirurgicale legate de funcțiile de reproducere (pentru pacienții care vor suferi intervenții chirurgicale ce pot duce la pierderea funcțiilor de reproducere, cum ar fi îndepărtarea ovarelor)
-
În cazul unei istorii familiale de menopauză precoce (pentru femeile cu istoric familial de menopauză precoce sau cu rezervă ovariană scăzută care nu intenționează încă să rămână însărcinate).
-
Planificarea sarcinii la o vârstă înaintată
-
Femeile care își amână maternitatea până după 30 de ani din cauza carierei.
-
Femeile necăsătorite și care nu au planuri de căsătorie în apropiata perioadă, care au fost diagnosticate cu rezervă ovariană scăzută, sunt sfătuite să înghețe ovule.
Cât timp pot fi păstrate ovulele?
La Centrul de Fertilizare in Vitro de la Anadolu Health Center, înghețăm ovulele folosind tehnica de vitrificare la -196 de grade Celsius, în azot lichid, care este cea mai recentă tehnică disponibilă. Conform datelor științifice și observațiilor noastre, durata de păstrare, fie ea lungă sau scurtă, nu afectează calitatea ovulelor și profilul genetic al acestora.
Care sunt ratele de succes ale tratamentului de fertilizare in vitro?
Rata de succes a tratamentului de fertilizare in vitro a crescut la 65-70% în ultimii 20 de ani. Printre principalele motive pentru această creștere se numără progresele în laboratoarele de fertilitate. Laboratoarele de embriologie pot analiza mai bine nutrienții și mediul necesar embrionilor și pot selecta embrionii mai sănătoși pe baza analizei genetice. De asemenea, succesul transferului embrionilor congelați a crescut, în unele cazuri depășind chiar și rata de succes a embrionilor proaspeți. În plus, noile medicamente, facilitarea tratamentului, reducerea erorilor și experiența acumulată de medici au contribuit la îmbunătățirea ratei de succes a tratamentului de fertilizare in vitro.
Embriile sunt afectate de metoda de congelare?
La laboratorul nostru, transferul embrionilor congelați folosind tehnica vitrificării permite obținerea unor rate de succes similare cu cele ale transferului de embrioni proaspeți. În unele cazuri, succesul transferului embrionilor congelați poate fi chiar mai mare datorită unei mai bune monitorizări a dezvoltării uterului. Îmbucurător este că metoda de vitrificare permite menținerea viabilității embrionilor după decongelare la aproximativ 97%.
Are stilul de viață modern un impact asupra infertilității?
Creșterea poluării, stresul, deșeurile nucleare, modificările genetice din alimente și hormonii utilizați ca aditivi afectează negativ producția de spermatozoizi și rezerva ovariană. De asemenea, odată cu înaintarea în vârstă, rezerva ovariană scade semnificativ și numărul de spermatozoizi poate fi de asemenea afectat.
Cum se schimbă fertilitatea după vârsta de 40 de ani?
În general, se consideră că fertilitatea scade odată cu vârsta. Femeile în vârstă de 20 și 30 de ani au o șansă de 25-30% de a rămâne însărcinate într-un ciclu menstrual natural, în timp ce această șansă scade la aproximativ 5% în începutul vârstei de 40 de ani. Cel mai important factor care afectează rata de succes a tratamentelor de reproducere asistată este vârsta. Motivele sunt multiple: odată cu înaintarea în vârstă, calitatea ovulelor scade, rezerva ovariană se reduce și riscul de anomalii ale ovulelor crește, ceea ce duce la scăderea ratei de succes a sarcinii.
Cui se recomandă testul genetic preimplantare (PGD)?
PGD este recomandat cuplurilor care au boli ereditare și doresc să aibă copii sănătoși. De asemenea, este indicat și pentru cuplurile care urmează să beneficieze de tehnici de reproducere asistată, cum ar fi fertilizarea in vitro sau microinjectarea, și care au un risc crescut de anomalii cromozomiale ale embrionilor (cum ar fi vârsta înaintată a femeii, pierderi recurente de sarcină, probleme severe de spermatozoizi, eșecuri repetate ale fertilizării in vitro etc.).
Centrul de Fertilizare In Vitro
Prof. Dr. Tayfun Kutlu
Centrul de Fertilizare In Vitro
Dr. Chir. Ebru Öztürk Öksüz
Urologie
Prof. Dr. Cüneyt Adayener

Ascultăm opiniile și sugestiile dumneavoastră pentru a îmbunătăți și mai mult calitatea serviciilor noastre.

Puteți primi serviciile de sănătate de care aveți nevoie la domiciliu. Vă rugăm să completați formularul pentru servicii medicale la domiciliu.
Cere gratuit a doua opinie medicală, răspuns în 48 de ore.

Puteți solicita prețuri pentru tratamente și servicii speciale.
Articole evidențiate
- Centrul Medical Anadolu intră în Top 250 Spitale din Lume, clasat de Newsweek printre cele mai bune instituții medicale de pe glob
- Conservarea Fertilității în Oncologie: Tot Ce Trebuie Să Știți Înainte de Tratamentul Cancerului
- 6 Recomandări de alimentație pentru cei care țin post
- Ce este Boala X (Virusul X)?
- Cum se formează cancerul?
- Chistul Ovarian: Ce Este?
- Cancerul de col uterin
- Care Sunt Simptomele și Metodele de Tratament pentru Cancerul de Testicul?
- Simptome, Diagnostic și Procesul de Tratament al Cancerului de Vezică Urinară
- Cancerul de Ficat
- Ce este cancerul de stomac? Care sunt simptomele și tratamentul?
- Tiroid: Ce Este, Simptome, Diagnostic și Tratament